Izveidots: 5. decembris, 2021. gads
Atjaunots: 6. jūnijs, 2023. gads
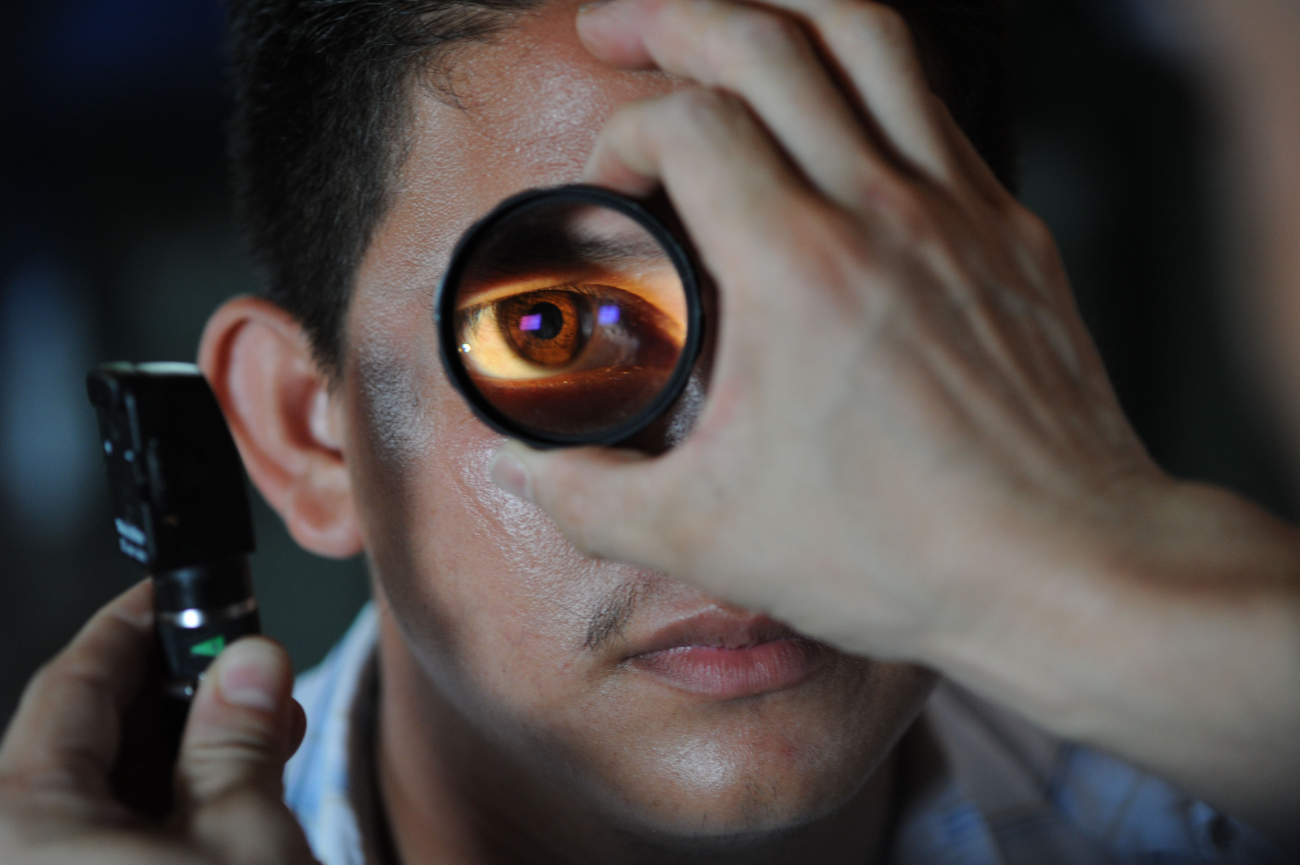
Izmeklējot acs mugurējo daļu, ārsts izvērtē tīkleni, redzes nervu, tīklenes asinsvadus. Tā ir rutīnas izmeklēšanas metode pie acu ārsta, un to veic gan profilaktiskos nolūkos, gan gadījumos, ja pacients sūdzas, piemēram, par peldošiem apduļķojumiem, pēkšņu nesāpīgu redzes zudumu, redzes miglošanos, krāsu redzes traucējumiem, grūtībām orientēties tumsā un/vai krēslā. Izšķir tiešo un netiešo oftalmoskopiju.
Vizītes norise
Tiešā oftalmoskopija
Acs mugurējo daļu izvērtē, izmantojot oftalmoskopu, iegūtais attēls ir tiešs. Nepieciešamais aprīkojums – oftalmoskops, zīlīti paplašinoši medikamenti.
Tehnika:
- ja pacientam nav kontrindikāciju, ārsts veic zīlītes paplašināšanu ar midriātiskiem medikamentiem;
- ārsts aptumšo telpu un liek pacientam skatīties uz telpas tālāko galu, lai pēc iespējas paplašinātu zīlītes;
- izmeklējot pacienta labo aci, ārsts stāv pacienta labajā pusē, turot oftalmoskopu labajā rokā, izmeklējot kreiso aci, ārsts stāv pacienta kreisajā pusē, turot oftalmoskopu kreisajā rokā;
- oftalmoskopā izvēlas apaļš gaismas kūlītis (“O”);
- ārsta brīvā roka tiek atbalstīta uz pacienta pieres;
- gaismas stars tiek fiksēts tā, lai kristu tieši zīlītes centrā un vizualizētu sarkano gaismas refleksu. Apmēram 3,5 cm attālumā no acs var vizualizēt redzes nervu. Ja iegūtais attēls nav skaidrs, tad ar vidējo pirkstu jārotē oftalmoskopa lēcas, līdz attēls kļūst skaidrs;
- hipermetropam jeb tālredzīgam indivīdam jāizmanto plusa lēcas, bet miopam jeb tuvredzīgam – mīnusa lēcas;
- ārsts izvērtē redzes nerva diska robežu asumu, krāsu, pacēlumu un asinsvadu stāvokli. Izvērtē vēnu spontāno pulsāciju. Izseko asinsvadu gaitai;
- lai lokalizētu makulu, ārsts fokusē gaismu uz redzes nervu, tad pārvieto gaismas staru divus redzes nerva diska diametrus temporāli. Var arī lūgt pacientam skatīties tieši gaismā;
- tīklenes perifēriju var izvērtēt, lūdzot pacientam skatīties uz augšu un uz leju, pa labi un pa kreisi.
Netiešā oftalmoskopija
Izmeklējumu veic, izmantojot dažāda stipruma lēcas. Tas ļauj iegūt plaša lauka acs mugurējās daļas attēlu. Iegūtais attēls ir apgriezts vertikāli un no labās uz kreiso pusi. Nepieciešamais aprīkojums – galvas binokulārais oftalmoskops, 20 D lēca, zīlītes paplašinoši medikamenti.
Tehnika:
- ja pacientam nav kontrindikāciju, ārsts veic zīlītes paplašināšanu ar midriātiskiem medikamentiem. Pacientam jāatrodas guļus vai sēdus pozīcijā;
- ārsts aptumšo telpu, lai labāk izvērtētu acs mugurējo daļu;
- ārsts ieslēdz galvas binokulāro oftalmoskopu;
- gaismas stara kūlim tiek fokusēts tā, lai ietu tieši cauri zīlītes centram un vizualizētu sarkano refleksu;
- 20 D lēcu novieto tieši acs priekšā, lai gaismas stars ietu cauri centram. Lēcu tur starp īkšķi un rādītājpirkstu. Viegli atbalstot roku pret pacienta seju, ārsts var stabilizēt lēcu;
- kustinot lēcu tuvāk un tālāk, ārsts atrod visskaidrāko fokusu, lai vizualizētu un izvērtētu acs mugurējās daļas struktūras;
- lai izvērtētu tīklenes perifēriju, ārsts lūdz pacientam paskatīties visos virzienos.
Kas jāievēro pēc izmeklējuma
Zīlīšu paplašināšanai lietojamā medikamenta iedarbības ilgums ir 3–12 stundas, tāpēc pēc vizītes, uzturoties spožā gaismā, jānēsā saulesbrilles, lai neapžilbtu. Var būt miglaināka redze. Retos gadījumos pacienti sūdzas par sliktu dūšu, sausuma sajūtu mutē.
Riski
Riski nepastāv, izmeklējums ir neinvazīvs un nekaitīgs pacientam.
Saistīto diagnožu saraksts
Saistītās ārstu specialitātes
Apakštēma
Redzes sajūtas sniedz informāciju par priekšmetu formu, lielumu, krāsu un dod organismam iespēju pareizi orientēties ārējās vides apstākļos.